LERUM PRÖVAR ATT INFÖRA HUSLÄKARE |
||
| Kontinuiteten i kontakten mellan läkare och patient hade blivit ett allvarligt problem efter reformerna 1970 med reglerad arbetstid med ersättning i form av jourkompensation för läkarna. Tillgänglig arbetstid minskade därigenom med cirka 50 %. Dålig planering av patientmottagningen bidrog till den dåliga kontinuiteten. Att vid upprepade läkarbesök träffa olika läkare skapade för patienten otrygghet och bristande omhändertagande samtidigt som det för verksamheten bidrog till ökad resursförbrukning p g a varje ny läkarkontakt tog längre tid än en invand. Dessa problem önskade man lösa i Lerum med hjälp av bättre vårdplanering. Kontinuitet kan innebära att man ägnar mer av den egna enhetens resurser åt ett begränsat antal patienter. I detta ligger en konflikt mellan vårdansvar för hela befolkningen och ett påtaget ansvar för den enskilde i vårdapparaten. I en bristsituation finns två vägar att välja på. Den enklaste lösningen är att avskärma sig från omgivningen och endast se till den enskildes bästa. Det blir god kontinuitet för den som nått innanför vårdmuren i den offentliga sektorn eller den som i privatläkarens praktik hör till praktikerns patientskara. Är läkaren fulltecknad göre sig övriga icke besvär. Då är det inga svårigheter att ge både god kontinuitet och hög vårdstandard. Det är den väg det verkar som allmänläkarkollektivet valt efter år 2000. Den unga primärvården på 1970-talet hade andra ideal - att försöka lösa både samhällsansvaret och kontinuitetsproblematiken. Den betydligt mer krävande vägen var att inom givna resursramar ge en totalt sett bästa service. Det fordrades då i en bristsituation att:
Hämtat ur GöteborgsTidningen 1976. Rubriken var – Ahlmark: Sveriges sjukvård borde vara som i Lerum :
|
||
Husläkare – en enklare och tryggare sjukvård, 1978 |
||
| Politiskt blev frågan om patient- läkarkontinuitet het och 18 maj 1977 gav statsrådet Troedsson i dåvarande borgerliga regering uppdrag åt en särskild utredare, Gunnar Hjerne, uppdrag att utreda kontinuitetsproblematiken och ge förslag till lösningar.
Resultatet av utredningen presenterades i SOU 1978:74, Husläkare – en enklare och tryggare sjukvård. I direktiven till utredaren anger statsrådet att: ÓDen öppna sjukvården bör planeras utifrån patienternas önskemål om läkarkontinuitet och närservice samt, så långt det är möjligt, valfrihet inom sjukvården. É.. ..I flera landsting har man försökt komma tillrätta med de här problemen. Ett genomgående drag i de organisationsmodeller som utvecklats är strävan efter noggrannare planering av läkarnas tjänstgöring. Det blir då möjligt att planera även besöken så att kontinuiteten i kontakterna mellan patient och läkare blir bättre.Ó I regeringsförklaringen hösten 1977 framhålls vikten av att Óstegvis organisera öppenvården som ett system med husläkare och mindre vårdenheterÓ. Avsikten med en sådan organisation var bland annat att få en bättre kontinuitet i vården genom att göra det möjligt för patienten att etablera en fast kontakt med ett vårdteam av sjukvårdspersonal, däribland en bestämd läkare som hon har förtroende för. Statsrådet Troedsson framhåller vidare: ÓEn sådan fast anknytning innebär att läkaren lär känna sin patient och dennes familj, vilket ger bättre möjligheter till god diagnos och behandling. Även för patienten är det tryggt att kunna vända sig till en läkare som är väl förtrogen med hennes problem och den miljö hon lever i. Patienten bör själv avgöra om hon vill ha en ÓegenläkareÓ (husläkare) och i så fall vilken, givetvis i samråd med läkaren. Såväl allmänläkare och specialister inom den öppna vården som privatläkare bör kunna inordnas i systemet. Läkaren kan sedan hjälpa patienten till specialistbehandling när så krävs. Läkarens möjlighet att i angelägna fall göra hembesök bör också ökas.Ó Hon påpekar också distriktssköterskans viktiga roll inom den öppna vården. ÓDe finns ofta ÓnärmareÓ patienterna, särskilt i glesbygden. Många hälso- och sjukvårdsproblem är av den arten att ett besök hos – eller av – distriktssköterskan är ett bättre eller lika bra alternativ som en läkarkonsultation. Distriktssköterskan kan genom hembesök lära känna patienterna i deras hemmiljö och därigenom få en mer socialmedicinskt grundad uppföljning. Fr en mer personlig och decentraliserad sjukvård är därför distriktssköterskeorganisationen betydelsefull.Ó Ur sammanfattningen till SOU 1978:74 hämtas:
|
||
Lerums husläkarmodell 1978 |
||
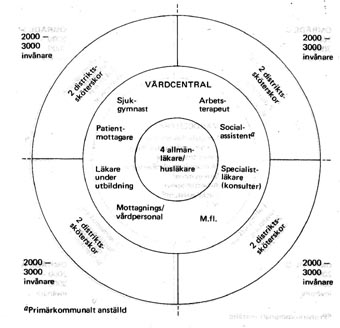
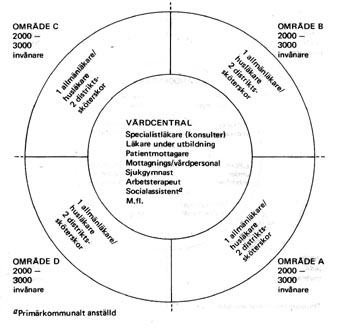
| Som exempel på försöksverksamhet med husläkare nämndes Spriprojektet vid vårdcentralerna i Lerum som Modell I av två modeller som beskrivs. Den innebar en typ av husläkare utan ett eget geografiskt ansvarsområde, ett system med kollektivt områdesansvar för vårdcentralens samtliga läkare. Modellen gav goda möjligheter att flexibelt utnyttja vårdcentralens resurser och en viss ökad valfrihet för patienten. Husläkarmodell I
I Gråbo närmade man sig husläkarutredningens andra modell. Man kopplade läkarna närmare de enskilda distriktssköterskornas betjäningsområden. Husläkarmodell II
|
||
Efterspel till husläkarutredningen 1978 |
||
| I socialutskottets betänkande 1978/79:47 med anledning av husläkarpropositionen ansåg utskottet att några egentliga förslag inte förts fram och att propositionen hade karaktären av en idépromemoria och allmän viljeinriktning. ÓEn utveckling av primärvården, där vårdcentralen utgör kärnan, pågår redan. Konkreta förslag för att stödja och påskynda denna utveckling saknas i propositionen.Ó. I en ny proposition 1979/80:116 om åtgärder för att förbättra kontinuiteten i hälso- och sjukvården m. m. återkom frågan om att införa ett husläkarsystem för att förbättra kontinuiteten. I den propositionen påpekades att läkartillgången inom den öppna vården är en kritisk faktor när det gällde att förbättra kontinuiteten. I socialutskottets betänkande 1979/80:38 med anledning av propositionen framhölls nödvändigheten av a tt man i framtiden undvek en mycket god läkartillgång inom vissa specialiteter men brist på läkare inom andra. Man skulle genom dispenser kunna förvärva behörighet till distriktsläkartjänster inom allmänläkarvård även om det var en nödlösning under en övergångsperiod. Riksdagen följde utskottets förslag (1979/80:338). |
||
Om husläkare m. m. Regeringens proposition 1992/93:160 |
||
| I propositionen, som undertecknats av Carl Bildt och Bo Könberg, föreslogs en husläkarreform som innebar att alla invånare skulle ges möjlighet att själva välja en husläkare. Sjukvårdshuvudmännen ålades genom ändring i hälso- och sjukvårdslagen (HSL 1982:763) att organisera sin verksamhet så att detta blev möjligt. En särskild lag stiftades om husläkare. Husläkaren skulle ha ett tydligt och preciserat ansvar för de personer som valt honom till sin husläkare. Vissa grundkrav var tvungna att uppfyllas för att verksamheten skulle betraktas som husläkarverksamhet. Kraven skulle vara lika över hela landet. De uppgifter som husläkaren alltid skulle ansvara för omfattade: mottagningsverksamhet, jour, hembesök, råd och föebyggande insatser till enskilda samt samverkan med andra service- och vårdgivare. Dessutom skulle den egna verksamheten kunna följas upp och utvärderas . Husläkaren skulle också rapportera om lokala hälsoproblem fanns.. Utöver grundkraven kunde åtagandet som husläkare även omfatta skyldighet att tillhandahålla insatser av distriktssköterska. Sjukvårdshuvudmännen skulle besluta om ersättningsnivåer. Vad gällde grundåtagandet skulle ersättning utgå per individ som är ansluten till husläkaren. För att få vara verksam som husläkare fordrades att ha specialiteten allmänmedicin. Olika driftsformer var möjliga som. Anställning av sjukvårdshuvudman, egen företagare, anställning i bolag eller inom ett personalkooperativ. Fri etablering föreslogs införas för husläkare. Regelverket trädde i kraft 1994. |
||
Husläkarutredning 1992 |
||
| Om husläkare m.m. Regeringens proposition 1992/93:160 I propositionen, som resulterade i en ÓHusläkarlagÓ 1993, föreslogs att en husläkarreform genomföres i Sverige fr.o.m. den 1 januari 1994. för att vara fullt genomförd vid utgången av år 1995. Målet var att förbättra tillgängligheten och kontinuiteten i den öppna vården. Husläkarreformen innebar att alla invånare i Sverige skulle få möjlighet att själva välja en husläkare, som lätt kunde vända sig till. Sjukvårdshuvudmännen skulle enl. en ny bestämmelse i hälso- och sjukvårdslagen (HSL 1982:763) organisera hälso- och sjukvården i sina respektive områden på sådant sätt att detta skulle bli möjligt. Stora insatser gjordes bl. a. i Lerum för att genomföra husläkarreformen – mer om detta senare. Det fastslogs också för första gången att en läkare i primärvården skulle vara specialist i allmänmedicin. Husläkaren skulle ha ett tydligt och preciserat ansvar för de personer som valt honom/henne till husläkare. Ansvarsområdet skulle omfatta: mottagningsverksamhet, jour, hembesök, råd och förebyggande insatser till enskilda samt samverkan med andra service- och vårdgivare. Husläkaren skulle dessutom medverka till att den egna verksamheten kunde följas upp och utvärderas samt rapportera lokala hälsoproblem. Den då borgerliga regeringen ville ta bort myndighetsinriktningen som primärvården hade kvar sedan provinsialläkartiden. Man ville tona ner primärvårdens samlade ansvar för en given befolkning inom ett avgränsat geografiskt område och istället betona den enskilde läkarens ansvar för de patienter som själva valt att söka honom eller henne. Man ville också skapa konkurrens mellan husläkarna. Om en patient blev missnöjd med sin husläkare kunde han eller hon byta husläkare. Ekonomiska incitament infördes på så sätt i vården. I samband med att ett husläkarsystem inrättats föreslogs därför även att fri etablering infördes. De blivande husläkarna borde i princip själva kunna välja lämplig driftsform för verksamheten. Husläkarreformen upphörde att gälla redan 1996, då en ny regering med andra intentioner för primärvården tillträtt. När husläkarreformen startade 1994 fanns det 4188 läkare registrerade. Omkring 90% av dessa var specialister inom allmänmedicin, övriga hade dispens från detta krav. Antalet husläkare minskade till 4025 vid upphörandet av reformen. Drygt 10 % av allmänläkarna arbetade då vid privata mottagningar som hade vårdavtal med landstingen. Under de första åren på 1990-talet genomfördes en del av husläkarlagens intentioner för att öka tillgängligheten av läkare. Man införde möjligheten att välja läkare utan att detta reglerades i lag. Antalet invånare per allmänläkartjänst hade 1992 sjunkit till 2500 och närmade sig den tidens mål med en allmänläkare per 2500 invånare. Samarbetet mellan distriktsläkare och distriktssköterskor var sedan länge väl upparbetat. Man gjorde ofta hembesök tillsammans med distriktssköterskan. Kunskapen om varandras personliga kompetens var god och gav stora möjligheter till ett effektivt teamarbete. |
||
Husläkarsystem i Älvsborg |
||
Vid landstingsstyrelsens behandling av ärendet 15 juni 1993 fastlades att husläkarverksamheten i Älvsborg skulle baseras på de goda erfarenheterna av en sammanhållen primärvård med samarbete mellan olika yrkesgrupper. Det innebar att
Om mål och riktlinjer. Förslag angående husläkaråtagande i ÄlvsborgAlla vårdgivare i Älvsborg har en skyldighet att ansluta sig till de utvecklingsprogram som huvudmannen beslutar om.
|
||
Rapport från en vårdcentral 1993 (Lerum) |
||
| ÓVi är sju blivande husläkare med i snitt över 10 års verksamhet inom primärvården och med varandra. Vi har alltid gått med glada steg till vårt arbete, med förvissning om att ha gjort ett gott jobb, även om belastningen periodvis varit väldigt tuff. Vi tycker att vi har varit med och utvecklat primärvården och vi upplever att vi varit mycket uppskattade både bland våra uppdragsgivare politikerna och patienterna. Vi har fått mycket goda lovord vid en så kallad SPUR-inspektion angående vårt utbildningsklimat t ex. Vi har lojalt ställt upp för varandra vid sjukdom, semester och glatt delgivit varandra av utbildningar. Vi har i härlig trygghet delat sorger och bedrövelser, liksom framgång och glädje. Vi har under många år som husläkartanken diskuterats varit positiva och förväntansfulla inför en dylik reform. Den skulle ge ytterligare en positiv dimension till vårt arbete bl a att vi skulle få en definierad patientpopulation att ta ansvar för, ett antal patienter som dessutom skulle vara rimligt i antal, så att vi kunde vidareutveckla de delar i vården, vi inte haft tid med innan. Nu när husläkarlagen är tagen och vi sedan en tid med god framförhållning börjat förbereda oss på att arbeta enligt den, med fullt besatta tjänster, och med genomförd datorisering, borde vi känna en stor lycka. Tyvärr upplever vi dock inget av detta, utan olika negativa känslor sköljer över oss. Trots att vi fortfarande är inbördes totalt eniga om att vi skall hålla ihop vårdcentralen och vidareutveckla en god primärvård för våra patienter, smyger det sig in en känsla av konkurrens emellan oss, vilket får olika negativa effekter. Man kan känna att kollegan har fullt upp med att sköta "sina" patienter och kanske inte ha möjlighet att ta mina, om jag skulle vara sjuk eller ledig. Det kan smyga in sig (omedvetet?) känslan att det gäller att ta hand om patienten så till den milda grad att man stundtals gör avkall på yrkeshedern, "bjuder" på ett extra recept, låter bli att ta ut arvode för ett recept, tar en patient på en tid som man borde haft till handledning eller dylikt. Vi blir omedvetet konkurrenter fast vi inget hellre vill än att samarbeta som tidigare. Kommer vi verkligen att lika lojalt kunna ställa upp för varandra framöver? Skall jag som har relativt få patienter listade, avlasta en kollega som har för många? Skall jag som har för många patienter ta ytterligare fler, när min kollega är borta? Vi upplever starkt och gemensamt att den icke ringa spridning som finns mellan olika läkare inte övervägande beror på läkarnas duktighet, trevlighet, serviceförmåga etc., utan irrationella faktorer som; hur länge läkaren har varit anställd just på denna arbetsplats, - om doktorn haft "annat område" tidigare, om doktorn har varit långledig eller sjuk, - om doktorn har ett utländskt namn -mm De flesta mår dåligt. Har man fått för få patienter listade mår man dåligt. Har man fått för många, så stiger kanske självförtroendet, men triumfen försvinner blixtsnabbt, när man möter ett skevt leende från en sämre lottad kollega. Någon har uttryckt det så här: .. och här sitter jag ensam i ett rum med en dator, blek och svettig, en borttynande husläkare som i hård konkurrens med sina f d vänner vunnit en tävling. Vi är alltså en samling erfarna, framtidspositiva och i eget tycke välkvalificerade distriktsläkare som redan innan husläkarreformen trätt i kraft, har börjat märka många negativa effekter. En del av de farhågor vi känner har tidigare ventilerats av kollegor, men arrogant avfärdats av proffsdebattörerna bakom reformen och tyvärr inom vårt eget Läkarförbund. Vi känner en äkta oro över att man håller på att skapa en kommersialiserad sjukvård, där konkurrens och lönsamhet är honnörsorden. Vi är oroade över den kvalitetssänkning som vi är övertygade om blir följden av att vården blir ett marknadsorienterat, ekonomiskt system. På en marknad är överlevnad aktörernas yttersta mål. Om överlevnadsmöjligheterna ökar genom ett agerande som inte befrämjar god kvalité så väljs överlevnad framför kvalité! Vi är oroade över en försämrad och förytligad läkare/patient-relation - detta blir följden av att patienten blir kund och vi blir affärsmän. Vi märker redan att attraktionskraften i vår tidigare mycket populära utbildningstjänst har minskat. De doktorer som är aktuella för denna utbildning, ser ingen framtid i det husläkarscenario som nu finns. Hur skall vi kunna motiveras att syssla med utbildning, handledning, olycksfallsprevention, katastrofplanering m m., när systemet tvingar oss att ständigt prioritera produktionen och, om vi sysslar under perioder av vår gärning med andra uppgifter inom primärvården, var finns då våra patienter, när vi vill återgå till att vara rena husläkare? Var händer när vi är borta längre perioder förraviditetsledighet? Finns våra patienter kvar då? Vi hoppas att ovanstående funderingar och synpunkter beaktas av de som nu är i färd med att bestämma spelreglerna, inom den beslutade husläkarreformen. Vi vädjar om att man inte tar överilade beslut för att visa handlingskraft. Vi har tillsammans med våra allmänkollegor runt om i landet byggt upp en primärvård som blivit mycket uppskattad av våra patienter och även fått en god internationell renommé. Husläkarreformen är tagen och kan inte ändras just nu. Hjälp dock till att försöka eliminera så många som möjligt av de negativa effekter som den enligt ovan, med stor säkerhet kommer att få!Ó |
||
Lerums husläkarsatsning 1994 |
||
| Landstingets husläkarbeslut innebar ett intensivt lokalt organisationsarbete för administrationen i Lerum. Nya redovisningsrutiner med datorstöd skulle införas. Personalen informeras och motiveras. Befolkningen skulle sedan informeras och ges möjlighet att välja husläkare. I en folder till samtliga hushåll ÓDistriktsläkaren – din husläkare. Nu är det dags att välja husläkareÓ gavs information om vad som gällde.
Ur broschyren hämtas:
Resurser |
||
Husläkarlagen upphävs |
||
| När en ny politisk majoritet kom till i riksdagen 1994 upphävdes dock husläkarlagen. Riksdagen antog då propositionen ÓPrimärvård, privata vårdgivare m.m. (SOSFS 1994/95:195). Hälso- och sjukvårdslagen (HSL) fick ett tillägg (§ 5) som innebar att landstingen fick i uppdrag att organisera sin hälso- och sjukvård så att alla som så önskade kunde välja en fast allmänläkarkontakt i primärvården. Detta innebar ett starkt politiskt stöd för allmänmedicinen. Primärvården blev en vårdnivå i hälso- och sjukvården. ÓPrimärvården skall som en del av den öppna vården utan avgränsning vad gäller sjukdomar, ålder eller patientgrupper svara för befolkningens behov av sådan grundläggande medicinsk behandling, omvårdnad, förebyggande arbete och rehabilitering som inte kräver sjukhusens medicinska och tekniska resurser eller annan särskild kompetens. Som ett riktmärke för läkarbemanningen angavs att det i primärvården bör finnas i genomsnitt en läkare per 2000 invånare. Det var första gången som riksdagen, genom att anta propositionen, uttalat sig om behovet av antal allmänläkare. Detta var ett starkt politiskt stöd för primärvårdens utbyggnad. |
||
Lerum gick vidare – trots allt |
||
|
Bengt Dahlin:
Så – Lerum valde sin medelväg: Man tog sitt områdes/befolkningsansvar och läkarna tog hand om sina patienter, sjuksköterskorna och barnmorskorna, BVC och MVC arbetade nära läkarna. Vårdlagsarbetet fortsatte och kontakten med omvärlden fanns kvar. |
||
| Åter till introduktionssida | ||